Ophthalmika
Applikationsarten
Topische Arzneimittelpräparate
Augentropfen
Augentropfen beinhalten Lösungen oder Suspensionen.
Verwendung verbunden sind. Zu den potenziellen Nachteilen von Augensuspensionen gehören die Möglichkeit einer Reizung durch suspendierte Kristalle oder Partikel und die Notwendigkeit, vor der Verwendung ausreichend geschüttelt zu werden, um Arzneimittelpartikel gleichmäßig zu verteilen und eine falsche Dosierung zu vermeiden.
Alle Mehrfachdosis-Augenpräparate müssen ein bakteriostatisches Konservierungsmittel enthalten, um das mikrobielle Wachstum während der klinischen Anwendung zu hemmen. Es wird davon ausgegangen, dass konservierte Augentropfen in Mehrdosenbehältern bis zu einem Monat nach dem Öffnen nicht stark kontaminiert werden, sodass diese Augentropfen maximal vier Wochen lang verwendet werden können.
Konservierte Augenpräparate können nicht in das verletzte Auge eingeträufelt oder während eines chirurgischen Eingriffs in der Vorderkammer verwendet werden, da sie möglicherweise toxisch für das Hornhautendothel, die vordere Uvea oder beides sind.
Unkonservierte Augentropfen werden in Einheitsdosisbehältern oder Mehrdosisflaschen geliefert, das Sortiment ist jedoch noch begrenzt. Unkonservierte Augentropfen, die in Mehrdosenflaschen geliefert werden, sollten nach dem Öffnen bei 2 °C bis 8 °C gelagert werden, um die Vermehrungsrate etwaiger mikrobieller Verunreinigungen zu verringern. Sie sollten nicht länger als 7 Tage in Gebrauch bleiben.
Die Augenoberfläche kann nur etwa 30µl Flüssigkeit aufnehmen. Das durchschnittliche Volumen eines Augentropfens beinhaltet 50µl, somit ist ein einzelner Tropfen mehr als ausreichend. Der Überschuss läuft über die Lidränder oder wird über den Tränen-Nasen-Apparat abgeleitet, von wo aus er abgeschluckt und in den Körperkreislauf gelangen kann, was eventuell zu unerwünschten Nebenwirkungen führen kann. Darüber hinaus beschleunigt die Anwendung von mehr als einem Tropfen die Eliminierung aus der Augenoberfläche, so dass weniger Wirkstoff verfügbar ist.
Ist die Anwendung von mehr als einem Arzneimittel erforderlich, empfiehlt es sich, zwischen den Tropfengaben eine Einwirkzeit von 5-10 Minuten abzuwarten.
Vorteile:
- einfache Anwendung und genau dosierbar
- weniger toxisch für das vordere Augensegment
- verursachen minimale visuelle Störungen
Nachteile
- die kurze Kontaktzeit erfordert eine häufige Applikation
- die Drainage über den Tränen-Nasen-Apparat führt zu einer signifikanten systemischen Wirkung
- der Wirkstoff wird bei gereizten Augen durch starke Tränenproduktion schnell verdünnt
- kaum Schmiereffekt
Augensalben
Augensalben können in manchen Fällen nützlicher sein als Tropfen, da sie eine längere Kontaktzeit gewärleisten und die Drainage über den Tränen-Nasen-Kanal minimal ist. Dies führt zu einer verstärkten Anreicherung des Medikaments und kann somit die Häufigkeit der Arzneimittelgabe verringern. Allerdings sind Salben bei Perforationen von Cornea oder Sklera kontrainduziiert, da die Trägermedien toxisch für den vorderen Augenabschnitt ist.
Vorteile:
- e
- e
Nachteile:
- toxisch für den vorderen Augenabschnitt bei Perforationen
- verschwommenes Sehen
- schwieriger zu applizieren und zu dosieren
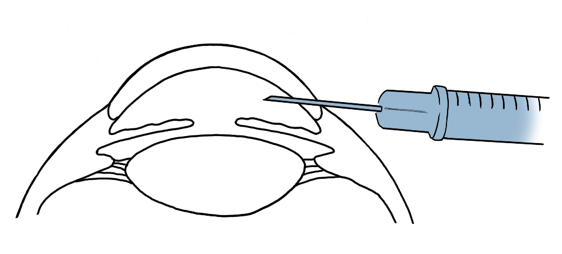
Subkonjunktivale Injektion
Subkonjunktivale Injektionen sind bei unkooperativen Patienten nützlich, bei denen die Anwendung topischer Medikamente nicht möglich ist und eine verstärkte Penetration des vorderen Segments erforderlich ist. Dieser Verabreichungsweg liefert therapeutische Arzneimittelspiegel für 8–12 Stunden nach einer einzelnen Injektion eines wasserlöslichen Arzneimittels und für bis zu 2–3 Wochen bei Arzneimitteln in Suspension, wie z. B. den Acetatformulierungen von Kortikosteroiden. Liposomale Wirkstoffe sind bis zu 7 Tage nach der subkonjunktivalen Injektion in der Hornhaut, Sklera, Netzhaut und Aderhaut nachweisbar.
Üblicherweise werden 0,2-0,5 ml Lösung oder Suspension durch eine 25-27 Gauge-Kanüle unter die dorsale Konjunktiva injiziert. Die Absorption kann direkt über die Sklera erfolgen und so die hydrophobe Barriere des Hornhautepithels umgehen. Ein Teil des Arzneimittels tritt dabei auch durch die Injektionsstelle aus und kann über die Bindehaut- und Hornhautoberflächen absorbiert werden oder über den Tränen-Nasen-Kanal abfließen.
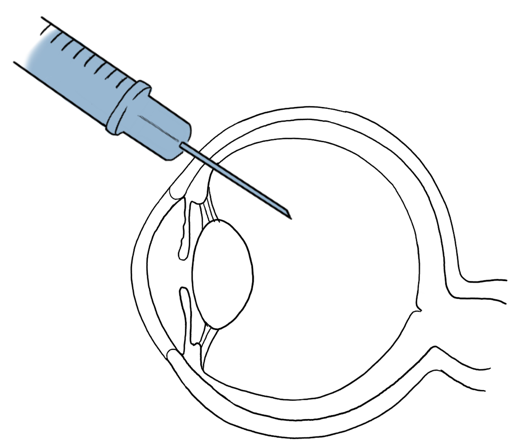
Intrakamerale Injektion
Bei der intrakameralen Applikation wird das Medikament direkt in die vordere Augenkammer verabreicht. Dieser Weg wird am häufigsten bei intraokulären Eingriffen verwendet, kommt aber auch bei Patienten mit Uveitis anterior zum Einsatz, die mit einer Fibrinansammlung in der vorderen Augekammer einhergeht.
Unter Sedation und Lokalanästhesie wir mit einer 25-27 Gauge Kanüle 0,1 bis 0,2 ml Lösung über der corneoskleralen Limbus parallel zur Iris injiziert. Beim Hund, der ein Vorderkammervolumen von etwa 0,80 ml hat, wird ein Injektionsvolumen von 0,1 ml empfohlen, nachdem ein äquivalentes Volumen Kammerwasser abgesaugt wurde, um einen vorübergehenden Anstieg des Augeninnendrucks zu verhindern. Bei Pferden mit einem Vorderkammervolumen von etwa 3 ml sollte das Injektionsvolumen theoretisch höher ausfallen.
Intravitreale Injektion
Die Hauptindikation einer intravitrealen Injektion stellt die Behandlung einer bakteriellen Endophthalmitis und die Behandlung des Glaukoms im Endstadium dar.
Am sedierten und desinfizierten Patienten wird eine 22-23 Gauge Kanüle im dorsolateralen Quadranten, 7 mm vom Limbus entfernt, durch die Pars plana ciliaris in Richtung des Sehnerves in den Glaskörper eingeführt. Mit einer Tuberkulinspritze werden dann 0,5 bis 0,6 ml verflüssigter Glaskörper aspiriert. Durch dieselbe Injektionsnadel wird daraufhin die gleiche Menge an Lösung oder Suspension langsam injiziert.
Nach topischer Anwendung werden keine therapeutischen Wirkstoffkonzentrationen im hinteren Augenpol erreicht, da der Arzneimitteltransfer aus dem vorderen Augenabschnitt langsam und verringert ist. Folglich ist die direkte Verabreichung einer Arzneimittellösung oder -suspension in die Glaskörperhöhle die wirksamste Methode, um wirksame Konzentrationen am Zielort bereitzustellen. Um Toxizität zu vermeiden, müssen die Sicherheit des Arzneimittels, seines Vehikels und seine Konzentration, die die Netzhaut erreicht, berücksichtigt werden. Ein bekanntes Beispiel ist Benzylalkohol, der Träger von Triamcinolonacetonid, der für das intraokulare Gewebe toxisch ist und vor der intravitrealen Injektion durch 0,9 % sterile Kochsalzlösung ersetzt werden sollte. Im Vergleich zu Menschen, deren Glaskörpervolumen etwa 4,5 ml beträgt, haben Hunde einen Glaskörper von etwa 2 ml und Pferde einen Glaskörper von etwa 25–30 ml. Medikamentenmengen von bis zu 0,2 ml bzw. 1 ml wurden ohne offensichtliche Probleme in den Glaskörper von Hunden und Pferden injiziert. Nach der Platzierung in der Mitte des Glaskörpers diffundieren die Arzneimittel nach einer kurzen anfänglichen Gleichgewichtsphase leicht durch den Glaskörper und gehen dann über den anterioren oder posterioren Weg verloren. Die Eliminierung intravitrealer Arzneimittel über den vorderen Weg folgt einem Diffusionsmuster, das das Arzneimittel um die Linse herum in die Vorderkammer bewegt, wohingegen ein retinaler Pumpmechanismus für den aktiven Transport von Arzneimitteln aus der Netzhaut und die anschließende direkte Eliminierung in den systemischen Kreislauf beschrieben wurde. Medikamente, die den Glaskörper über die Vorderkammer verlassen, wie etwa Aminoglykosid-Antibiotika, weisen eine Glaskörperhalbwertszeit von etwa 20–30 Stunden auf. Im Gegensatz dazu werden Arzneimittel über den hinteren Weg, wie Cephalosporine und Fluorchinolone, aktiv durch einen Peptidträger durch die Netzhaut transportiert und haben eine kurze Halbwertszeit von 2 bis 10 Stunden. Tatsächlich variiert die Halbwertszeit mit dem Molekulargewicht der Verbindung, und da die meisten intravitreal verabreichten Arzneimittel in Lösung ein Molekulargewicht von weniger als 500 Da haben, ist ihre Halbwertszeit wahrscheinlich kürzer als 3 Tage.
Die Halbwertszeit von Arzneimitteln im Glaskörper kann durch Faktoren wie das Vorhandensein einer Entzündung und Infektion, das Vorhandensein oder Fehlen einer Linse und die Lipophilie des verabreichten Arzneimittels beeinflusst werden. Bei kristallinen Formulierungen führt die langsame Auflösungsgeschwindigkeit der Arzneimittelpartikel im Glaskörper zu einer verlängerten Abgabe lokaler Arzneimittelmengen.
Sub-Tenon-Injektion
Bei einer Sub-Tenon-Injektion wird die Tenon-Kapsel mit einer Nadel oder Kanüle aus der Sklera herausgehoben, um das Arzneimittel unter der Tenon-Kapsel und neben der Skleraoberfläche zu platzieren, wo vermutlich nur ein geringer Widerstand gegen die Diffusion hydrophiler Arzneimittel auftritt. Die vordere Sub-Tenon-Injektion mit Kortikosteroiden wird gelegentlich zur Behandlung der schweren Uveitis eingesetzt, ist jedoch im Vergleich zur subkonjunktivalen Injektion mit einem höheren Risiko einer Skleraperforation verbunden. Die hintere Sub-Tenon-Injektion erwies sich im Vergleich zur subkonjunktivalen und retrobulbären Injektion als der effizienteste periokulare Weg für die Verabreichung von Arzneimitteln in den Glaskörper mit minimalen systemischen Konzentrationen, und die Erhöhung des Depotvolumens mit der hinteren Sub-Tenon-Injektion steigert die transsklerale Arzneimittelabgabe. Derzeit gibt es keine Daten, die die Vorteile der Sub-Tenon-Injektion gegenüber der subkonjunktivalen Verabreichung bei der Behandlung von Augenerkrankungen bei Veterinärpatienten belegen, es besteht jedoch ein direkter Zusammenhang zwischen der Fähigkeit eines Arzneimittels, durch die Sklera zu diffundieren, und der Dicke und der Gesamtoberfläche der Sklera. Die Sklera von Hunden und Pferden ist am Äquator dünner als am Limbus, was darauf hindeutet, dass Arzneimittel, die durch subkonjunktivale oder Sub-Tenon-Injektion in der äquatorialen Region verabreicht werden, möglicherweise stärker in intraokulare Strukturen diffundieren. In einer Studie wurde eine Skleraloberfläche von etwa 57 qcm für das Pferd und 13 qcm für den Hund ermittelt, verglichen mit 17 qcm für den Menschen. Unter der Annahme einer ähnlichen Sklerapermeabilität bei diesen Arten deuten diese Ergebnisse darauf hin, dass bei Hunden und Menschen nahezu die gleiche Oberfläche für die transsklerale Diffusion periokular verabreichter Arzneimittel vorhanden ist und dass der intraokulare Transfer bei Pferden nach periokularer Verabreichung durch die große Oberfläche der Sklera erleichtert werden kann.
Retrobulbäre und Peribulbäre Injektion
Retrobulbäre und peribulbäre Injektionen werden verwendet, um ein Medikament in die Augenhöhle einzugeben. Das Medikament diffundiert dann schnell durch das Augenhöhlengewebe und den Augenhintergrund. In der veterinärmedizinischen Ophthalmologie wird die retrobulbäre oder peribulbäre Injektion vor allem zur Regionalanästhesie als Zusatzverfahren in der Augenchirurgie zur Reduzierung von Nystagmus und Enophthalmus eingesetzt. Lidocain 0,2 % und Bupivacain 0,5 % können dabei für eine schnelle und langanhaltende Wirkung kombiniert werden. Mögliche Komplikationen einer retrobulbären Blockade sind eine Bulbusperforation, eine Schädigung des Sehnervs, eine Schädigung der extraokularen Muskulatur und eine orbitale Blutung. Wenn eine retrobulbäre Injektion verwendet wird, um eine Exophthalmie für eine erhöhte chirurgische Freilegung des Bulbus zu erzeugen, kann dies zu einem erhöhten Augeninnendruck führen.